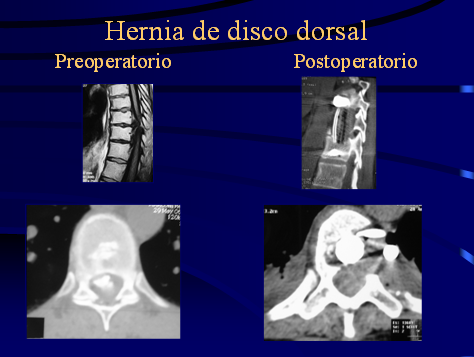
¿Qué es una Hernia de disco?
Los discos intervertebrales son estructuras que absorben la presión a la que es sometida la columna y participan en el mecanismo de movilidad espinal. Están constituídos por un núcleo pulposo central rodeado de un anillo fibroso que lo contiene. El núcleo pulposo tiene el máximo contenido de agua en la edad infantil y con el crecimiento va sufriendo continua deshidratación. La capacidad elástica discal va disminuyendo con los años y los mecanismos de flexión, extensión, inclinación lateral, rotación y sus combinaciones pueden generar ruptura del anillo fibroso y extrusión de parte del núcleo pulposo hacia el canal medular. Los fragmentos discales pueden estar contenidos por el ligamento vertebral común posterior (cmunmente llamados protrusión discal) o atravesarlo y estar libres sobre la médula o raíz nerviosa (extrusión discal). Clínicamente pueden producir:
- Mielopatía. Generalmente producida por discos de localización central. Afectan la médula en forma completa o parcial en base al grado de compresión que producen y a la velocidad de instalación del mismo. No es lo mismo un disco extruído en forma aguda que una protrusión lenta y progresiva. Los trastornos medulares pueden dar síntomas motores como debilidad de miembros superiores, inferiores o distintas combinaciones en base al nivel herniado; trastornos sensitivos, afección esfinteriana y trastornos de marcha.
- Radiculopatía. Es el síntoma más frecuente en las hernias de disco. Está caracterizado por dolor de distinta intensidad que sigue generalmente el trayecto del dermatoma correspondiente a la raíz nerviosa comprimida. Se asocia a distinto grado de debilidad muscular del nervio afectado y produce alteración de los reflejos correspondientes.
Las discopatías predominan a nivel cervical y lumbar por ser las columnas con mayor movilidad y menos frecuentemente a nivel dorsal.
Diagnóstico de una Hernia de Disco
El diagnóstico se realiza con el examen físico del paciente y se corrobora con radiografías de columna y resonancia magnética que permitirá detectar la localización de la hernia. En ciertos casos de dudosa clínica o más de un nivel afectado se pueden realizar tomografías, electromiogramas y centellograma óseo para ayudar en el diagnóstico. Es importante clarificar el diagnóstico etiológico ya que muchos pacientes presentan hernias de disco en el contexto de una columna con trastornos degenerativos múltiples.
Tratamiento de las Hernias de Disco
Incluye reposo, técnicas de kinesiología, osteopatía, acupuntura y re-educación postural. Medicaciones como corticoides inyectables y analgésicos por vía oral son administrados inicialmente para intentar cortar el ciclo de dolor. En casos refractarios al tratamiento inicial se puede optar por infiltraciones bajo tomografía (Bloqueos radiculares o peridurales) que pueden aliviar los síntomas con distinta duración en base a cada caso en particular. Muchos pacientes pueden obtener mejorías sintomáticas de esta manera y en algunos casos reabsorción del disco enfermo.
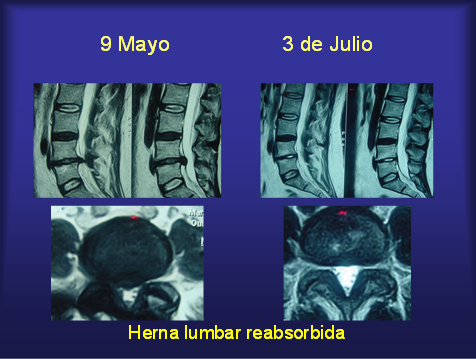
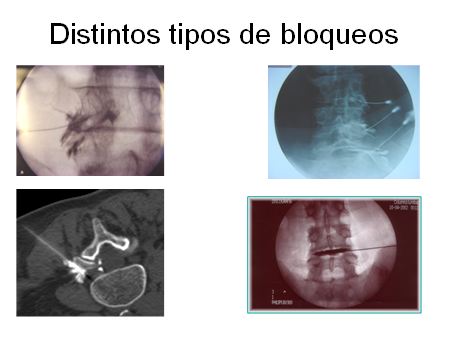
Las infiltraciones son procedimientos muy utilizados para tratamiento del dolor y pueden en muchos casos evitar la cirugía.
Pueden ser realizados bajo tomografía o radiología e incluyen los bloqueos:
- Peridurales
- Facetarios
- Radiculares
- Sacroilíacos
En pacientes que ya hicieron tratamientos médicos e infiltraciones y continúan con sintomatología, sobretodo de dolor, debilidad muscular o alteración de los esfínteres (Síndrome de cauda equina) se puede optar por la cirugía. Está incluye distintas opciones que deben ser evaluadas en cada caso en particular. Básicamente incluyen:
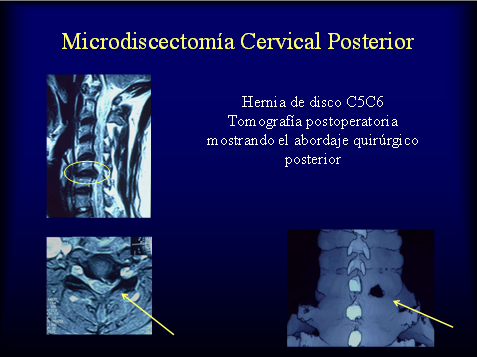
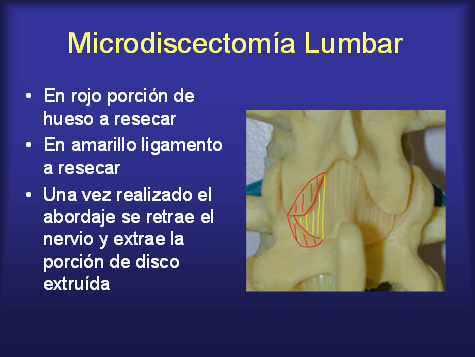
- Microdiscectomía: Consiste en resecar la porción de disco extruída. Puede realizarse en forma microscópica, endoscópica o a cielo abierto. Se realiza una mínima apertura en la columna y una vez visualizada la raíz nerviosa se extrae la porción de disco extruída que comprime el nervio.
- Foraminotomía: Cuando el disco está calcificado y obstruye el canal por el cual el nervio emerge de la columna, su remoción puede ser dificultosa por lo cual se realiza la liberación posterior del mismo sin modificar la calcificación del disco (osteofito).
- En determinadas situaciones como reoperaciones por recidivas herniarias o casos asociados a inestabilidad espinal lumbar puede ser necesario la colocación de una prótesis de fijación espinal en el mismo acto quirúrgico.
Las microdisectomías suelen requerir entre 24-72 hs de internación postoperatoria. Una vez retirados los puntos a los 10 días de la cirugía se procede a iniciar una rehabilitación kinesiológica para fortalecer los músculos espinales y abdominales tendientes a constituir una faja muscular que permita ayudar en el funcionamiento de la columna. Es importante promover la actividad deportiva, hábitos de vida saludables como no fumar y mantener un peso acorde a la edad.
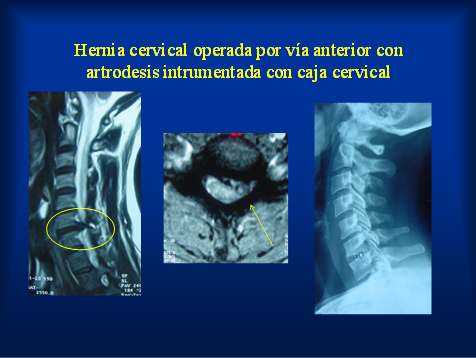
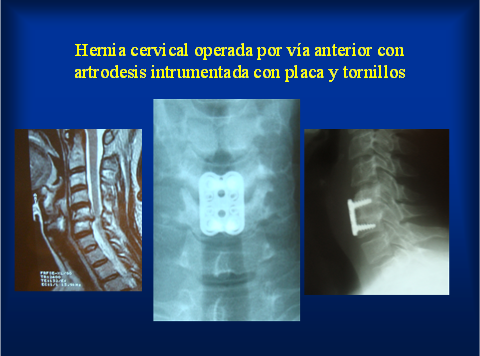
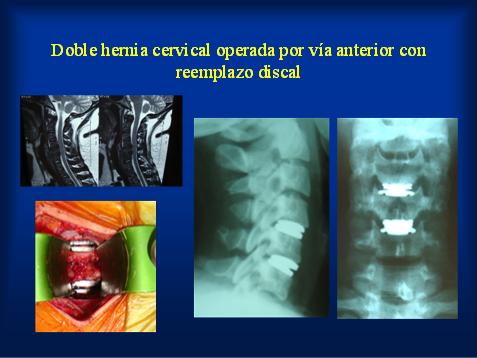
A nivel cervical las hernias de disco laterales que producen solo dolor de un brzao pueden ser operadas por vía posterior sin necesidad de colocar prótesis. Cuando son hernias centrales con afección de uno o ambos brazos conviene la cirugía por vía anterior. A diferencia de la cirugía vía posterior que solo saca el fragmento de disco roto, en la vía anterior se debe retirar todo el disco. Considerando la edad del paciente, la movilidad del resto de los discos y el estado clínico general se puede optar por no colocar prótesis, colocar placas cervicales fijas o reemplazar el disco enfermo por un disco artificial para intentar preservar algo de función móvil. Las prótesis fijas requieren tomar injerto pequeño de hueso de la cresta ilíaca del paciente para permitir la consolidación ósea entre las vértebras. Las más comunes son las placas con tornillos o las cajas cervicales.